A. EPIDEMIOLOGI
Stroke adalah masalah neurologik primer di AS dan didunia. Meskipun upaya pencegahan telah menimbulkan penurunan pada insiden dalam beberapa tahun terakhir, stroke adalah peringkat ketiga penyebab kematian, dengan laju mortalitas 18% sampai 37% untuk stroke pertama dan sebesar 62% untuk stroke selanjutnya. Terdapat kira – kira 2 juta orang yang bertahan hidup dari stroke mempunyai beberapa kecacatan, dari angka ini , 40% memerlukan bantuan dalam aktivitas kehidupan sehari – hari.
Diseluruh dunia angka kejadian rata – rata stroke sekitar 180 per 100.000 pertahun ( 0,2%) dengan angka prevolemi 500-600 per 100.000 (0,5%)
B. DEFINISI
Stroke adalah suatu istilah untuk menamakan hemipous atau hemiparalise akibat lesi vaskuler yang bisa terjadi dalam beberapa detik sampai beberapa hari tergantung yang menjadi penyebab. (Priguna Sidharta; 85)
Stroke adalah sindrom klinis yang awal timbulnya mendadak, progesif cepat, berupa deficit neurologis fokal, atau/dan global, yang berlangsung 24 jam atau lebih atau langsung menimbulkan kematian, dan semata-mata disebabkan oleh gangguan peredaran darah otak non traumatic (sumber : Kapita Selekta Kedokteran Jilid II).
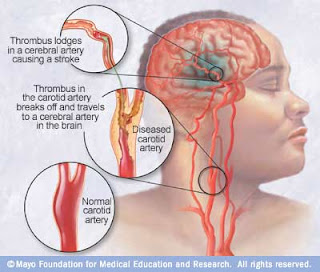
Stroke adalah cedera otak yang berkaitan dengan obstruksi aliran darah otak (sumber : Patofisiologi, Elizabeth J. Corwin).
Menurut WHO Stroke adalah adanya tanda – tanda klinik yang berkembang cepat akibat gangguan fungsi otak ( atau global ) dengan gejala – gejala yang berlansung selama 24 jam atau lebih yang menyebabkan kematian tanpa adanya penyebaba lain yang jelas selain vaskuler ( Hendro susilo, 2000 ).
C. EIOLOGI
C1.Infark otak (80%)
F Pendarahan subaraknoid (5%)
· Fibrilasi atrium dan aritmia lain
· Thrombus mural dan ventrikel kiri
· Penyakit katub mitral atau aorta
· Endokarditis (infeksi atau non infeksi)
F Emboli paradoksal (foramen ovalepaten)
F Emboli arkus aorta
C2. Pendarahan intraserebral (15%)
F Penyakit eksrakanial
· Arteri karotis interna
· Arteri vertebralis
F Penyakit intracranial
· Arteri karotis interna
· Arteri serebri interna
· Arteri basilaris
· Lakuner (oklusi arteri perforans kecil)
C3. Pendarahan subaraknoid (5%)
F Hipertensi
F Malformasi artei-vena
F Angipati amiloid
C4. Penyebab lain (dapat menimbulkan infark atau perdarahan)
F Trobus sinus dura
F Diseksi arteri karotis atau vertebralis
F Vaskulitis system saraf pusat
F Penyakit moya-moya (oklusi arteri besar intracranial yang progesif)
F Migren
F Kondisi hiperkoagulasi
F Penyalahgunaan obat
F Kelainan hematologist (anemia sel sabit, polisistemia,atau leukemia)
F Miksoma atrium
Factor Risiko :
F Yang tidak dapat diubah : usia, jenis kelamin, pria, ras, riwayat keluarga, riwayat TIA atau Stroke, riwayat jantung koroner, fibrilasi atrium & heterozigot atau untuk hemosistinuria.
F Yang dapat diubah : hipertensi, DM, merokok, penyalahgunaan obat & alcohol, kontrasepsi oral, hematokrit meningkat, bruit karotis, asimtomatis, hiperurisemia, dan dislipedemia.
D. PATOFISIOLOGI
Oklusi
Penurunan perfusi jaringan cerebral
Iskemia
Hipoksia
Metebolisme anaerob Nekrosis jaringan otak aktifitas elektrolit terganggu
Volume Cairan bertambah
Asam laktat Pompa Na dan K gagal
meningkat
Na dan K influk
Edema cerebral Retensi air
TIK meningkat
E. TANDA DAN GEJALA
Pada stroke non hemoragik (iskemik), gejala utamanya adalah timbulnya deficit neurologist secara mendadak/subakut, di dahului gejala prodromal, terjadinya pada waktu istirahat atau bangun pagi dan biasanya kesadaran tidak menurun, kecuali bila embolus cukup besar, biasanya terjadi pada usia > 50 tahun.
Menurut WHO dalan International Statistical Dessification Of Disease And Realeted Health Problem 10th revitoan, stroke hemoragik dibagi atas :
1. Pendarahan Intraserebral (PIS)® Stroke akibat PIS mempunyai gejala yang tidak jelas, kecuali nyeri kepala karena hipertensi, serangan sering kali siang hari, saat aktifitas atau emosi/marah, sifat nyeri kepalanya hebat sekali, mual dan muntah sering terdapat pada permulaan serangan. Hemiparesis/hemiplagi biasa terjadi pada permulaan serangan, kesadaran biasanya menurun dan cepat masuk koma (60% terjadi kurang dari setengah jam, 23% antara stengah jam s.d 2 jam, dan 12% terjadi setelah 2 jam, sampai 19 hari).
2. Pendarahan Subaraknoid (PSA)® Pada pasien PSA gejala prodromal berupa nyeri kepala hebat dan akut, kesadaran sering terganggu & sangat bervariasi, ada gejala/tanda rangsangan maningeal, oedema pupil dapat terjadi bila ada subhialoid karena pecahnya aneurisma pada arteri komunikans anterior atau artei karotis interna.
Gejala neurologist tergantung pada berat ringannya gangguan pembuluh darah & lokasinya. Manifestasi klinis stroke akut dapat berupa :
F Kelumpuhan wajah atau anggota badan (biasanya hemiparesis yang timbul mendadak)
F Gangguan sensabilitas pada satu atau lebih anggota badan (gangguan hemiparesik)
F Perubahan mendadak status mental (konfusi, delirium, letargi, stupor, atau koma)
F Afasia (bicara tidak lancar, kurangnya ucapan, atau kesulitan memahami ucapan)
F Disartria (bicara pelo atau cadel)
F Gangguan penglihatan (hemianopia atau monokuler, atau diplopia)
F Ataksia (trunkal atau anggota badan)
F Vertigo, mual dan muntah, atau nyeri kepala.
F. PEMERIKSAAN PENUNJANG
1. Pemeriksaan radiologi sietem saraf
F Miografi
F CT Scan® memperlihatkan secara spesifik letak odema, posisi hematoma, adanya jaringan otak yang infark atau iskemi serta posisinya secara pasti
F Angiografi ® membantu menentukan penyebab dari stroke secara
F MRI® dengan menggunakan gelombang magnetik untuk menentukan posisi serta luasnya perdarahan
F EEG® melihat masalah yang timbul dampak dari jaringan yang infark sehingga menurunnya impuls listrik dalam jaringan otak
F USG® untuk mengidentifikasi adanay penyakit artenova
F EMG
2. Laboratorium
F Pungsi lumbal : pemeriksaan likuor yang merah biasanya dijumpai pada perdarahan yang masif, sedangkan perdarahan yang kecil biasanya warna likuor masih normal (xantokhrom) sewaktu hari-hari pertama. (Satyanegara, 1998)
F Pemeriksaan darah rutin Pemeriksaan kimia darah : pada stroke akut dapat terjadi hiperglikemia. Gula darah dapat mencapai 250 mg dalajm serum dan kemudian berangsur-angsur turun kembali. (Jusuf Misbach, 1999)
F Pemeriksaan darah lengkap : unutk mencari kelainan pada darah itu sendiri. (Linardi Widjaja, 1993)
F urine
F cairan seresbropinal
G. KOMPLIKASI
1. Hipoksia serebral
2. Aliran darah serebral
3. Embolisme serebral
Komplikasi dapat terjadi pada stroke akibat Immobilisasi, menurut Priharjo (1996) adalah:
1) Masalah psikologis
Klien mengalami penuruan motivasi belajar, beberapa klien mengalami kemunduran dalam memecahkan masalah yang dihadapi dan seringkali mengekspresikan dalam berbagai cara, misalnya : menarik diri, apatis, atau agresif. Pada keadaan lanjut klien mengalami perubahan konsep diri serta memberikan reaksi emosi yang sering tidak sesuai dengan situasi.
2) Masalah Fisiologis
· Masalah musculoskeletal
Masalah muskuloskeletal yang dapat terjadi adalah osteoporosis yang mana tulang menjadi rapuh dan mudah rusak/fraktur, rasa sakit pada persendian, atrofi otot, kontraktur.
· Masalah Integumen
Akibat sirkulasi pada area tertentu tidak baik dan disertai dengan adanya penekanan secara terus menerus dapat menyebabkan kerusakan kulit atau sering disebut Ulkus dekubitus.
· Masalah saluran perkemihan
Masalah saluran perkemihan yang mungkin terjadi adalah statis urin, .pembentukan batu, retensi urin dan inkontinensia dapat pula terjadi
· Masalah pernafasan
Klien dalam keadaan imobil cenderung mengalami gangguan pernafasan, yaitu penurunan gerakan pernafasan. Sekresi akan terakumulasi pada saluran pernafasan akibat klien sulit batuk dan merubah posisi. Ketidak seimbangan oksigen dan karbondioksida merupakan masalah pernafasan yang dapat pula terjadi.
· Masalah gastrointestinal
Bedrest dan imobilitas mempengaruhi tiga fungsi gastrointestinal (ingesti, digesti dan eliminasi) yang menyebabkan anoreksia, diare atau konstipasi.
· Masalah kardiovaskuler
Imobilitas dapat mengakibatkan masalah pada sistem kardiovaskuler, yaitu hipotensi ortostatik.
H. PENATALAKSANAAN MEDIS
Secepatnya dari terapeutic window (waktu dari serangan hingga mendapatkan pengobatan maksimal). Terapeutic window ini ada 3 konsesus:
1. Konsesus amerika : 6 jam
2. Konsesus eropa : 1,5 jam
3. Konsesus asia : 12 jam
- Terapi umum®Untuk merawat kadaan akut perlu diperhatikan faktor – faktor kritis sbb:
1. Menstabilkan tanda – tanda vital
F Mempertahankan ABCD
F Kendalikan TD sesuai dengan keadaan masing – masing individu, termasuk usaha untuk memperbaiki hipotensi maupun hipertensi
2. Deteksi dan memperbaiki aritmia jantung
3. Merawat kandung kemih
4. Menempatkan posisi penderita dengan baik secepat mungkin
F Penderita harus dirubah posisinya setiap jam dan latihan gerak pasif penuh sebanyak 50 kali perhari, tindakan ini perlu untuk mencegah tekanan pada daerah tertentu dan mencegah tekanan pada daerah tertentu dan mencegah kontraktus ( terutama pada bahu, siku dan mata kaki)
- Terapi khusus® Ditujukan untuk stroke pada therapeutic window dengan obat anti agregasi dan neuroprotektan. Obat anti agregsi yaitu golongan pentoxifilin, tielopidin, low heparin,Tpa
1. Pentoxifilin
Mempunyai 3 cara kerja:
ü Sebagai anti agregasi → menghancurkan thrombus
ü Meningkatkan deformalitas eritrosit
ü Memperbaiki sirkulasi intraselebral
2. Neuroprotektan
ü Piracetam: menstabilkan membrane sel neuron, ex: neotropil® Cara kerja dengan menaikkan cAMP ATP dan meningkatkan sintesis glikogen
ü Nimodipin: gol. Ca blocker yang merintangi masuknya Ca2+ ke dalam sel, ex.nimotup®Cara kerja dengan merintangi masuknya Ca2+ ke dalam sel dan memperbaiki
ü Citicholin: mencegah kerusakan sel otak, ex. Nicholin® Cara kerja dengan menurunkan free faty acid, menurunkan generasi radikal bebas dan biosintesa lesitin
ü Ekstrax gingkobiloba, ex ginka
PENGOBATAN KONSERVATIF
Pada percobaan vasodilator mampu meningkatkan aliran darah otak (ADO), tetapi belum terbukti demikian pada tubuh manusia. Dilator yang efektif untuk pembuluh di tempat lain ternyata sedikit sekali efeknya bahkan tidak ada efek sama sekali pada pembuluh darah serebral, terutama bila diberikan secara oral (asam nikotinat, tolazolin, papaverin dan sebagainya), berdasarkan uji klinis ternyata pengobatan berikut ini masih berguna : histamin, aminofilin, asetazolamid, papaverin intraarteri.
PEMBEDAHAN
Endarterektomi karotis dilakukan untuk memeperbaiki peredaran darah otak. Penderita yang menjalani tindakan ini seringkali juga menderita beberapa penyulit seperti hipertensi, diabetes dan penyakit kardiovaskular yang luas. Tindakan ini dilakukan dengan anestesi umum sehingga saluran pernafasan dan kontrol ventilasi yang baik dapat dipertahankan.
I. PENGKAJIAN KEPERAWATAN
1. Identitas Diri Klien
2. Riwayat Kesehatan
3. Pemeriksaan Fisik
F Kaji tingkat kesadaran®perubahan pada tingkat kesadaran atau responsivitas yang dibuktikan dengan gerakan, menolak terhadap perubahan posisi dan respon thd stimuli, beroruentasi terhadap waktu, tempat dan orang
F Kaji ABCD® kaji kepatenan jalan napas,pola napas, pergerakan dada,saturasi oksigen,cara pemberian terapi oksigen, heart rate pasien, TD, warna tangan dan kaki,
F Sistem kardiovaskuler® TTV, heart rate, suhu CVP, auskultasi suara jantung, kaji IV line, sirkulasi perifer
F Kaji sistem persarafan ® GCS
F posisi kepala, kekakuan atau flaksiditas leher
F sistem persepsi & sensori® reaksi pupil thd cahaya dan ukurannya, kemampuan bicara, dan indera lainnya
F Sistem gastrointestinal® cek indikasi NGT, auskultasi peristaltik,fungsi ginjal, cek urine output, status cairan dan balance komulatif, kadar ureum dan kreatinin darah,cek kadar gula
F Sistem integumen® kaji resiko terhadap pasien terjadinya area yang tertekan, inspeksi kulit adanya tanda – tanda area yang tertekan, cek warna kulit, luka dan lakukan dressing.
F ekstremitas®kaji kekuatan otot, ada atau tidaknya gerakan volunteer atau involunter ekstremitas, tonus otot, postur tubuh.
F
J. MASALAH ATAU DIAGNOSA YANG MUNGKIN MUNCUL
Bersihan jalan napas tidak efektif berhubungan dengan penumpukan secret ( hilangnya reflek batuk)
Perfusi jaringan srebral tidak efektif berhubungan dengan perdarahan otak, odem
Kerusakan mobilitas fisik bd kerusakan neoromuskular ( hemiparesis, kehilanagna keseimbanngan )
Nyeri bd agen cidera biologi
Kerusakan integritas kulit bd imobilisasi fisik dan perubahan turgor kulit
Deficit self care bd kelemahan
Kerusakan komunikasi verbal bd kerusakan otak
Resiko cidera
K. RENCANA KEPERAWATAN
| NO | DIAGNOSA KEPERAWATAN | NOC | NIC |
| 1. | Bersihan jalan nafas tidak efektif b.d. penumpukan sputum (karena kelemahan, hilangnya refleks batuk) | Setelah dilakukan tindakan keperawatan 3x24 jam bersihan jalan napas efektif dengan criteria hasil : · Respiratory status: ventilation. · Respiratory status: airway potency ü Menunjukkan jalan nafas yang paten (RR normal) ü Tidak ada tanda-tanda sianosis dan pucat ü Tidak ada sputum | Airway management: ü Monitor respirasi dan status O2 ü Buka jalan gunakan teknik chin lift atu jaw thrust, bila perlu ü Posisikan pasien untuk memaksimalkan ventilasi. ü Identifikasi pasien perluny pemasangan alat jalan nafas buatan. ü Pasang mayo bila perlu ü Lakukan fisioterapi dada bila perlu ü Keluarkan secret dengan batuk atau suction ü Auskultasi suara nafas, catat adanya suara tambahan ü Lakukan suction pada mayo ü Berikan bronkodilator, bila perlu ü Berikan pelembab udara kassa basah NaCl lembab ü Atur intake untuk cairan mengoptimalkan keseimbangan |
| 2. | Perfusi jaringan serebral tidak efektif berhubungan dengan edema serebral/ penyumbatan aliran darah | · Setelah dilakukan tindakan keperawatan 3x24 jam perfusi jaringan serebral efektif dengan criteria hasil · Circulation status · Tissue perfusion: cerebral ü Tingkat kesadaran membaik (GCS meningkat) ü fungsi kognitif, memori dan motorik membaik ü TIK normal (tdk lbh dr 15 mmHg) ü Tanda-tanda vital stabil ü Tidak ada tanda perburukan neurologis | Intracranial pressure (ICP) monitoring (monitor TIK) ü Monitor tekanan perfusi cerebral ü Monitor tekanan intracranial pasien dan respon neurologi terhadap aktivitas ü Monitor jumlah drainage cairan cerebrospinal ü Monitor intake dan output cairan ü Monitor suhu dan angka WBC ü Posisikan pasien pada posisi semi fowler ü Catat respon pasien tdp stimulasi ü Kolaborasi pemberian antibiotik |
| 3. | Gangguan mobilitas fisik b.d. kerusakan neuromuskuler, kelemahan, hemiparese | Setelah dilakuan tindakan keperawatan 3x24 jam ganguan mobiitas fisik teraasi dengan criteria hasil: · Mobility level · Self care · Transfer performance ü Klien meningkat dalam aktivitas fisik ü Mengerrti tujuan dari peningkatan mobilitas ü Memperagakan penggunaan alat bantu untuk mobilisasi (walker) | Exercise therapy: ambulation ü Monitor vital sign sebelum atau sesudah latihan dan lihat respon pasien saat latihan. ü Kaji kemampuan klien dalam mobilisasi ü Bantu klien untuk menggunakan tongkat saat berjalan dan cegah terhadap cedera. ü Latih pasien dalam pemenuhan kebutuhan ADls secara mandiri ü Dampingi dan bantu pasien saat mobilisasi dan bantu penuhi kebutuhan ADLs pasien ü Berikan alat bantu jika pasien membutuhkan. ü Ajarkan pasien bagaimana merubah posisi dan berikan bantuan jika perlui ü Ajarkan pasien tentang teknik ambulasi ü Konsultasi dengan terapi fisik tentang ambulasi sesuai dengan kebutuhan. |
| 4. | Gangguan komunikasi verbal b.d. kerusakan neuromuscular, kerusakan sentral bicara | Setelah dilakukan tindakan keperawatan 3x24 jam gangguan komunikasi verbal teratasi dengan kriteria hasil Komunikasi dapat berjalan dengan baik ü Klien dapat mengekspresikan perasaan ü Memahami maksud dan pembicaraan orang lain ü Pembicaraan pasien dapat dipahami | Perbaikan komunikasi: gangguan berbicara ü Evaluasi sifat dan beratnya afasia pasien, jika berat hindari memberi isyarat non verbal ü Lakukan komunikasi dengan wajar, bahasa jelas, sederhana dan bila perlu diulang ü dengarkan dengan tekun jika pasien mulai berbicara ü Berdiri di dalam lapang pandang pasien pada saat bicara ü Latih otot bicara secara optimal ü Libatkan keluarga dalam melatih komunikasi verbal pada pasien ü Kolaborasi dengan ahli terapi wicara |
| 5. | Nutrisi kurang dari kebutuhan b.d. intake nutrisi tidak adekuat | Setelah dilakukan tindakan keperawatan 3x24 jam nutrisi kurang dari kebutuhan tubuh teratasi dengan criteria hasil; · Nutritional status: foof and fluid intake · Weight control: ü Tidak ada tanda-tanda malnutrisi ü Berat badan dalam batas normal ü Conjungtiva ananemis ü Tonus otot baik ü Lab: albumin, Hb, BUN dalam batas normal | Nutritional management: ü Monitor jumlah nutrisi dan kandungan kalori ü Kaji factor penyebab yang mempengaruhi kemampuan menerima makan/minum ü Kaji adanya alergi makanan ü Hitung kebutuhan nutrisi perhari ü Catat intake makanan ü Timbang berat badan secara berkala ü Anjurkan pasien untuk meningkatkan intake Fe ü Anjurkan pasien untuk meningkatkan protein dan vitamin C ü Ajarkan pasien dan keluarga bagaimana membuat catatan makanan harian ü Kolaborasi : pemasangan NGT, konsul ahli gizi |
| 7. | Deficit self care b.d. kelemahan, gangguan neuromuscular, kekuatan otot menurun, penurunan koordinasi otot, depresi, nyeri, kerusakan persepsi | Setelah dilakukan tindakan keperawatan 3x24 jam defsit self care teratasi dengan kriteria hasil; · Self care activity of daily living (ADLs) Kriteria hasil : ü Klien bebas dari bau badan ü mendemonstrasikan perubahan pola hidup untuk memenuhi kebutuhan hidup sehari-hari ü Melakukan perawatan diri sesuai kemampuan ü Mengidentifikasi dan memanfaatkan sumber bantuan | Self care assistance: ADLs: ü Pantau tingkat kemampuan klien dalam merawat diri ü Berikan bantuan terhadap kebutuhan yang benar-benar diperlukan saja ü Buat lingkungan yang memungkinkan klien untuk melakukan ADL mandiri ü Libatkan keluarga dalam membantu klien ü Motivasi klien untuk melakukan ADL sesuai kemampuan ü Sediakan alat Bantu diri bila mungkin ü Kolaborasi: pasang DC jika perlu, konsultasi dengan ahli okupasi atau fisioterapi |
L. DAFTAR PUSTAKA
Kapita Selekta Kedokteran, Jakarta Media Aeculapius. FKUI
Suddarth brunner . Keperawatan Medical Bedah ,2002.egc ,Jakarta
GBST LT III . Pelatihan Keperawatan Intensif. 2005, Yogyakarta
Nursing Outcome Classification.Mosby
Nursing Intervention Classification.Mosby
Nanda 2006- 2007
Tidak ada komentar:
Posting Komentar